CHIẾN LƯỢC QUẢN LÝ CHẤT KHÁNG KHUẨN TRONG ĐIỀU TRỊ VẾT THƯƠNG
Dịch theo tài liệu: Best Practice Statement Antimicrobial stewardship strategies for wound management (Xem chi tiết)
Bản dịch: Chiến lược quản lý chất kháng khuẩn trong điều trị vết thương (Xem chi tiết)
I. QUẢN LÝ CHẤT KHÁNG KHUẨN TRONG ĐIỀU TRỊ VẾT THƯƠNG
Chất kháng khuẩn là một nhóm tác nhân tiêu diệt hoặc ức chế sự phát triển và phân chia của vi sinh vật. Chúng bao gồm thuốc kháng sinh (hoạt động trên các vị trí cụ thể của tế bào), chất khử trùng, chất diệt khuẩn và các tác nhân khác, chẳng hạn như thuốc kháng virus, kháng nấm, kháng khuẩn và chống ký sinh trùng (hoạt động trên nhiều vị trí của tế bào). Đề kháng kháng sinh (Antimicrobial resistance) được mô tả khi vi sinh vật phát triển theo thời gian và không còn bị ảnh hưởng với bất kỳ liệu pháp kháng khuẩn nào.
1. Nguyên nhân di truyền
Chức năng chính của vi sinh vật là sinh sản và tồn tại. Do đó, vi khuẩn liên tục thích nghi với môi trường của chúng để đảm bảo sự tồn tại của chúng. Nếu có thứ gì đó ngăn cản khả năng phát triển của chúng, chẳng hạn như chất kháng khuẩn, thì những thay đổi di truyền có thể xảy ra để cho phép vi khuẩn tồn tại (Viện Dị ứng và Bệnh truyền nhiễm Quốc gia, 2011).
Hiểu được cơ sở di truyền của Đề Kháng Kháng Sinh là điều rất quan trọng để phát triển các phương pháp điều trị nhằm chống lại và làm chậm sự xuất hiện và lây lan của Đề Kháng Kháng Sinh. Các cơ chế di truyền chính của đề kháng Kháng sinh:
- Kháng đột biến - gây ra bởi sự thay đổi di truyền trong sinh vật ảnh hưởng đến hoạt động của thuốc, dẫn đến sự tồn tại của tế bào được bảo tồn trong môi trường của chất kháng khuẩn.
- Chuyển gen theo chiều ngang (HGT) - gây ra bởi quá trình thu nhận vật liệu DNA ngoại lai. Nó là một trong những động lực quan trọng nhất của sự tiến hóa của vi khuẩn và nó thường xuyên chịu trách nhiệm cho sự phát triển của đề kháng Kháng sinh.
2. Nguyên nhân con người
Các áp lực xã hội cũng tác động đến sự gia tăng đề kháng chất kháng khuẩn.
- Sử dụng chất kháng khuẩn không phù hợp hoặc lạm dụng là một trong những nguyên nhân lớn nhất gây ra tình trạng đề kháng kháng khuẩn trong y học và nông nghiệp.
- Chẩn đoán nhiễm trùng với thông tin không đầy đủ hoặc thiếu chính xác gây ra việc lạm dụng kê đơn thuốc kháng sinh hoặc kê đơn thuốc kháng sinh phổ rộng khi một loại kháng sinh cụ thể có thể tốt hơn (McGow, 2019).
- Những bệnh nhân nguy kịch trong bệnh viện dễ bị nhiễm trùng hơn và do đó thường phải dùng thuốc kháng khuẩn. Sử dụng rộng rãi thuốc kháng khuẩn và tiếp xúc gần gũi giữa các bệnh nhân với nhau tạo ra môi trường màu mỡ cho sự lây lan của vi trùng kháng thuốc (ví dụ methicillin-resistant Staphylococcus aureus [MRSA]).
- Vệ sinh kém, điều kiện vệ sinh và thiếu khả năng tiếp cận nước sạch (Nhóm điều phối liên ngành về kháng thuốc kháng khuẩn, 2019).
3. Quản lý chất kháng khuẩn:
Các chương trình Quản Lý Chất Kháng Khuẩn thường tập trung vào các chiến lược chính sau (Lipsky và cộng sự, 2016; Roberts và cộng sự, 2017; (Stryja và cộng sự, 2020):
- Tăng cường nỗ lực hướng tới các phương pháp kiểm soát nhiễm trùng và thực hành vệ sinh tay hiệu quả.
- Để tạo cơ sở kiến thức nhất quán và cơ hội giáo dục cho các bác sĩ lâm sàng về việc sử dụng hiệu quả thuốc kháng sinh và giảm sự khác biệt trong thực hành - do đó giảm sự nghi ngờ trong chẩn đoán, sự thiếu hiểu biết về lâm sàng, hành vi , nỗi sợ lâm sàng và nhu cầu của bệnh nhân.
- Kê đơn điều trị kháng sinh phù hợp khi có chỉ định điều trị, hạn chế tối đa việc sử dụng chất kháng khuẩn không cần thiết, phác đồ điều trị phổ rộng quá mức và sử dụng chất kháng khuẩn cho các vết thương không nhiễm trùng.
- Kê đơn với thời lượng thích hợp, với liều lượng tối ưu, được dùng theo đường thích hợp nhất cho tình trạng được chỉ định và tình trạng bệnh nhân (‘Năm quyền’ - xem trang 14 để biết thêm thông tin)
- Sử dụng một chất có tác dụng phụ thấp nhất.
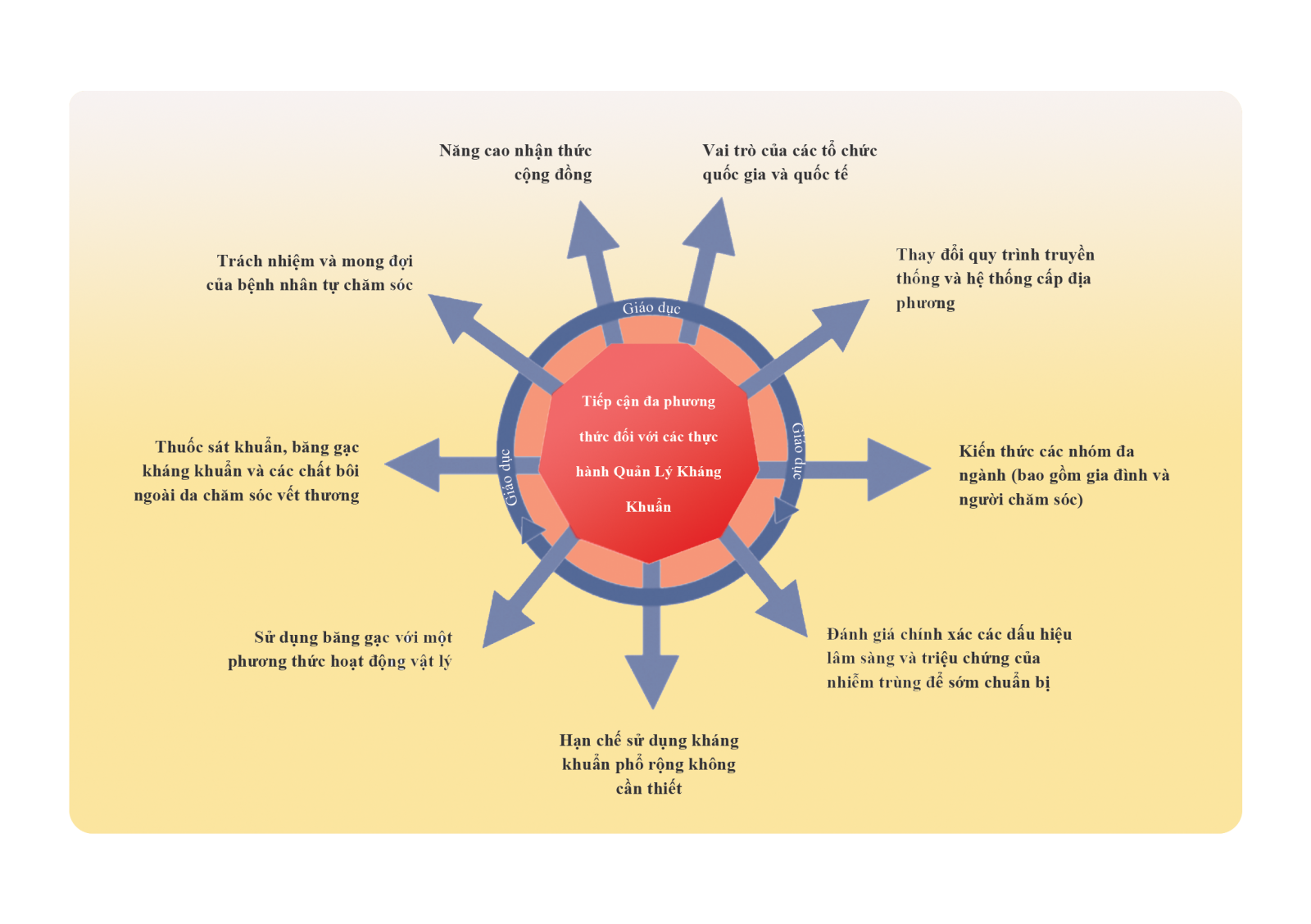
II. PHÒNG NGỪA NHIỄM KHUẨN:
Nền tảng của việc ngăn ngừa nhiễm trùng trong chăm sóc vết thương nên phản ánh cách tiếp cận từ những vấn đề cơ bản (Hình 2).
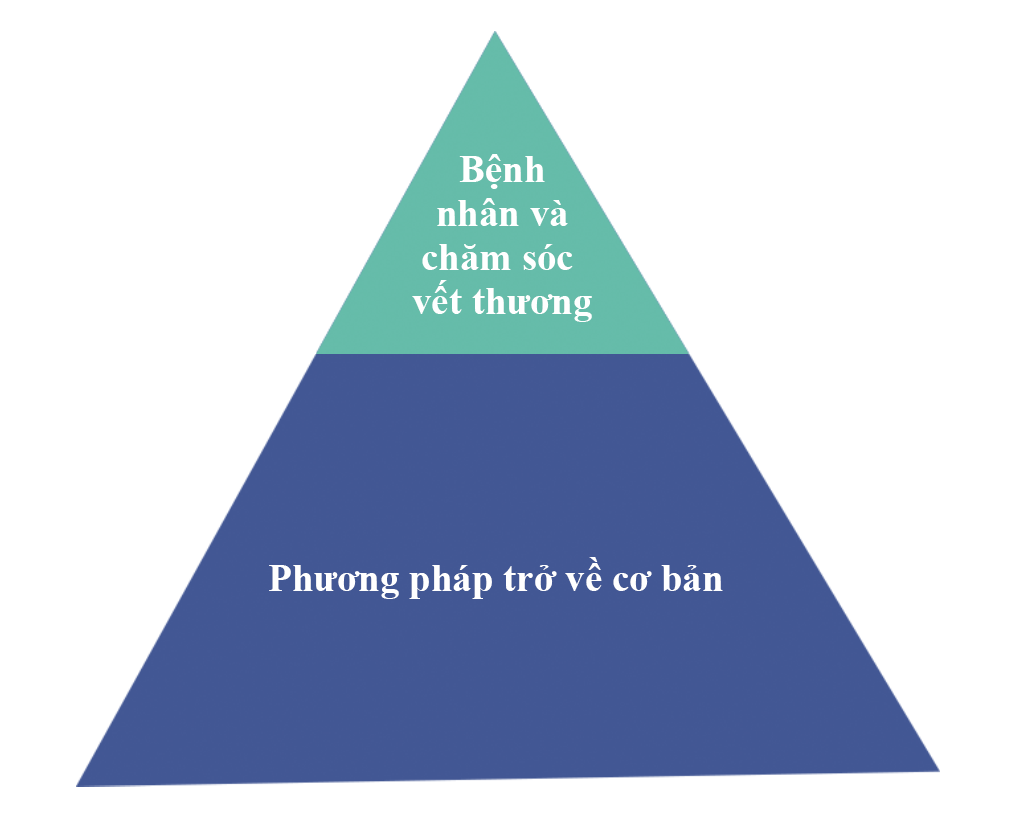
Các thành phần của phương pháp trở-về -cơ-bản bao gồm:
- Vệ sinh tay / khử khuẩn
- Sử dụng thiết bị bảo vệ cá nhân (Thiết Bị Bảo Vệ Cá Nhân)
- Quản lý chất thải tốt
- Tài liệu đầy đủ
- Quản lý môi trường của bệnh nhân.
1. Vệ sinh tay / khử khuẩn
Vệ sinh tay loại bỏ vi khuẩn, virus và nấm để giúp ngăn ngừa tiêu chảy và nhiễm trùng đường hô hấp và thậm chí có thể giúp ngăn ngừa nhiễm trùng da và mắt. Các vi sinh vật có thể hiện diện và chuyển sang các đồ vật khác, như tay vịn hoặc mặt bàn, sau đó được chuyển sang tay người khác.
Phương pháp tiếp cận ‘5 Thời điểm để vệ sinh bàn tay' (Sax và cộng sự, 2007) xác định những thời điểm quan trọng khi bất kỳ người nào thực hiện chăm sóc sức khỏe (ví dụ: chuyên gia chăm sóc sức khỏe, gia đình hoặc người chăm sóc) nên thực hiện vệ sinh tay:
- Trước khi tiếp xúc với bệnh nhân
- Trước quy trình vệ sinh / vô trùng
- Sau khi tiếp xúc với chất dịch cơ thể
- Sau khi tiếp xúc với bệnh nhân
- Sau khi tiếp xúc với môi trường xung quanh của bệnh nhân.
2. Sử dụng thiết bị bảo vệ cá nhân (Thiết Bị Bảo Vệ Cá Nhân)
Lựa chọn Thiết Bị Bảo Vệ Cá Nhân phải dựa trên đánh giá về nguy cơ lây truyền vi sinh vật cho bệnh nhân và nguy cơ nhiễm bẩn từ quần áo và da của nhân viên y tế qua máu, dịch cơ thể, dịch tiết hoặc chất bài tiết của bệnh nhân (NICE, 2017).
- Cởi bỏ Thiết Bị Bảo Vệ Cá Nhân đúng cách
- Cởi Găng Tay đúng cách, găng tay được dán nhãn là sử dụng một lần và chỉ nên sử dụng một lần rồi vứt bỏ một cách thích hợp (NICE, 2017).
- Cởi bỏ áo choàng đúng cách
- Cởi bỏ khẩu trang đúng cách
3. Quản lý rác thải tốt
Cần có biện pháp quản lý chất thải thích hợp để xử lý chất thải có chứa chất lây nhiễm đúng quy trình theo tại cơ sở y tế hay địa phương.
4. Ghi chép tài liệu đầy đủ
Ghi chép tài liệu đầy đủ và toàn diện phải được thực hiện cho tất cả bệnh nhân bị hoặc có nguy cơ có vết thương. Tài liệu cho tất cả bệnh nhân nên bao gồm:
- Đánh giá vết thương, tình trạng da, chi và bệnh nhân, bao gồm cả nguy cơ nhiễm trùng.
- Tối ưu hóa, quản lý và chuyển tuyến với các bệnh đi kèm (ví dụ: tiểu đường).
- Đủ nước và dinh dưỡng, chăm sóc da phù hợp, điều trị vết thương nếu có.
- Thường xuyên xem xét quá trình điều trị và tiến trình của bệnh nhân để xác định tình trạng thiếu tiến triển và / hoặc xấu đi nhanh chóng (Wounds UK, 2018).
5. Quản lý môi trường bệnh nhân
Môi trường của bệnh nhân trong bệnh viện hoặc trong cộng đồng, cần được giám sát để đảm bảo tuân thủ các phương pháp phòng ngừa lây nhiễm
III. NHIỄM TRÙNG LIÊN TỤC:
Các giai đoạn của nhiễm trùng:
1. Sự ô nhiễm
Tất cả các vết thương hở đều bị nhiễm các nguồn vi sinh vật nội sinh và ngoại sinh do tiếp xúc với môi trường và hệ thực vật da tự nhiên của bệnh nhân (Sibbald và cộng sự, 2003)
2. Sự tụ lại và tăng sinh vi khuẩn
Sự phát triển của vi sinh vật xảy ra, nhưng ở mức độ không nghiêm trọng và không trì hoãn hoặc cản trở việc chữa lành vết thương (IWII, 2016).
3. Nhiễm trùng vết thường tại chỗ
Các vi sinh vật có thể xâm nhập vào vết thương theo một số cách:
- Tiếp xúc trực tiếp - chuyển từ thiết bị phẫu thuật hoặc tay
- Phát tán trong không khí - không khí xung quanh bị nhiễm vi sinh vật bám vào vết thương
- Tự ô nhiễm - sự di chuyển vật lý của hệ thực vật nội sinh của chính bệnh nhân, có trên da, niêm mạc hoặc đường tiêu hóa
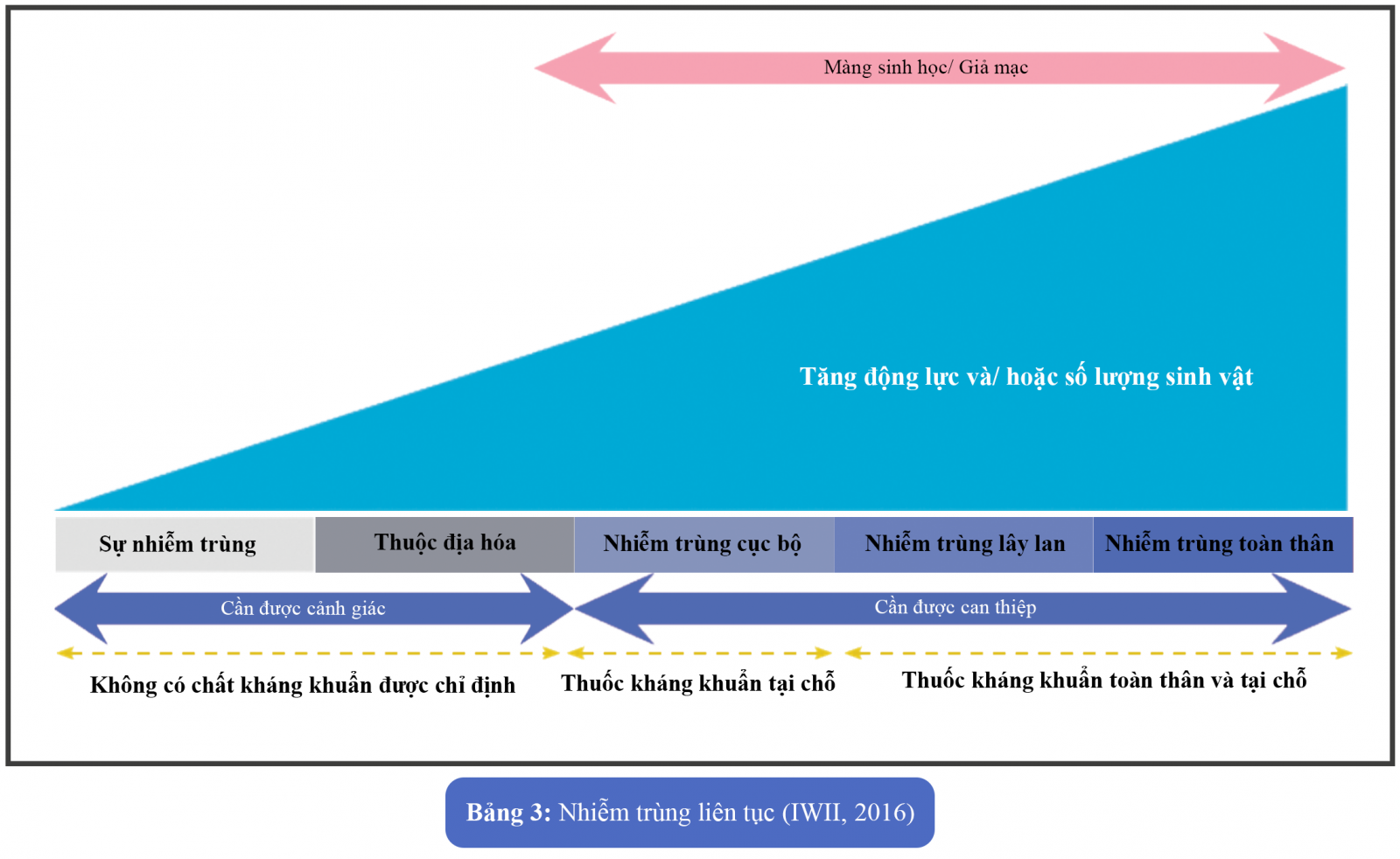
4. Màng sinh học/ giả mạc
Hiện nay người ta đã chấp nhận rộng rãi rằng màng sinh học/ giả mạc có mặt trong 70-100% các vết thương mãn tính (Malone và cộng sự, 2017)
5. Lây lan và nhiễm trùng toàn thân
Nếu có nhiễm trùng toàn thân hoặc lan rộng, điều trị kháng khuẩn phải được bắt đầu ngay lập tức trong khi chờ kết quả nuôi cấy. Phải lấy mẫu vết thương để xác định vi khuẩn hiện diện và hướng dẫn sử dụng kháng khuẩn thích hợp (Lipsky và cộng sự, 2016).
6. Nguy hiểm: suy đa tạng cấp tính hoặc nhiễm trùng huyết
Nhiễm trùng huyết là một tình trạng hiếm gặp, nhưng có khả năng gây tử vong. Nhận biết và điều trị nhiễm trùng sớm, trước khi nhiễm trùng huyết phát triển là rất quan trọng.
7.Vai trò của phết mẫu và lấy mẫu xét nghiệm
Phết mẫu là một thủ thuật đơn giản, thuận tiện, phổ biến rộng rãi và không xâm lấn, nhưng nó không phải là một công cụ có thể được sử dụng để chẩn đoán riêng lẻ. Giúp lựa chọn kháng khuẩn chống lại các sinh vật gây ra các dấu hiệu lâm sàng của nhiễm trùng - nhưng nó không xác định xem có nhiễm trùng hay không.
IV. LỰA CHỌN PHƯƠNG PHÁP ĐIỀU TRỊ:
Thực hiện 5 đúng để kê đơn thích hợp các loại thuốc kháng khuẩn tại chỗ trong chăm sóc vết thương:
- Đúng Chẩn đoán và kế hoạch chăm sóc.
- Đúng cách dùng kháng khuẩn và đúng hệ thống phân phối.
- Đúng thời điểm bắt đầu điều trị kháng khuẩn.
- Đúng liều kháng khuẩn.
- Đúng tiến triển điều trị kháng khuẩn.
Bảng 4. Ví dụ về các chỉ số tại chỗ về sự cải thiện / xấu đi của các vết thương mãn tính và có thể cho thấy nhiễm trùng (dựa theo Wounds UK, 2018)
Nhóm dịch thuật Công ty TNHH Đạt Phú Lợi:
CNĐD: Trần Thị Thu Trang
DS: Trần Bích Trâm
- CHĂM SÓC VẾT THƯƠNG HIỆN ĐẠI - TOÀN DIỆN(10/06/2021)
- BĂNG GẠC HIỆN ĐẠI(25/03/2020)
- CẤU TRÚC VÀ SINH LÝ CỦA DA(07/04/2020)
- KIẾN THỨC CƠ BẢN VỀ VẾT THƯƠNG(08/04/2020)
- ĐÁNH GIÁ VẾT THƯƠNG(10/04/2020)
- CHĂM SÓC VẾT THƯƠNG MÃN TÍNH THEO NGUYÊN TẮC TIMES ĐẾN MOIST(28/04/2020)
- BĂNG GẠC HIỆN ĐẠI - HIỆU QUẢ CHI PHÍ TRONG ĐIỀU TRỊ VẾT THƯƠNG MÃN TÍNH(05/05/2020)
- RỬA VẾT THƯƠNG CÓ THẬT SỰ CẦN THIẾT?(20/05/2020)
- QUICK GUIDE - QUẢN LÝ ĐƠN GIẢN MÀNG SINH HỌC- BIOFILM(17/09/2021)
- QUICK GUIDE - VẾT THƯƠNG KHOANG SÂU, ĐƯỜNG HẦM, LỖ RÒ(17/09/2021)
- QUICK GUIDE - HƯỚNG DẪN CÁC PHƯƠNG PHÁP LÀM SẠCH VẾT THƯƠNG(21/09/2021)
- Đánh giá về hiệu quả Gạc Làm Sạch Vết Thương với công nghệ sợi Monofilament(10/02/2022)
- CHĂM SÓC VÀ ĐIỀU TRỊ BÀN CHÂN TRONG CHĂM SÓC SỨC KHỎE CỘNG ĐỒNG(11/02/2022)










